Waarom de overheid het aflegt tegen de farmaceutische industrie
Er is in Nederland een onnavolgbaar systeem opgetuigd om te zorgen dat patiënten toegang houden tot medicijnen, ook als die extreem duur zijn. Maar het is de vraag of dat systeem niet juist bijdraagt aan het ontoegankelijk worden van andere zorg. Mijn conclusie na zes maanden onderzoek.
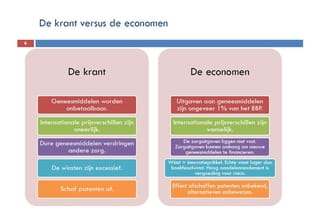
Nog geen tiende van alle zorguitgaven gaat naar geneesmiddelen.
Volgens de farmaceutische industrie is er dan ook geen enkele reden tot paniek als ‘de media’ het dreigende failliet van de zorg weer eens afkondigen bij de introductie van een nieuw, duur kankermedicijn.
Dat bleek ook maar weer eens uit een presentatie die voormalig CPB-econoom Marc Pomp begin dit jaar gaf op een besloten, door Pfizer georganiseerde bijeenkomst op een medisch congres in Wenen. Hij doet met regelmaat advies- en rekenklussen voor firma’s en de Vereniging Innovatieve Geneesmiddelen, de lobbyclub van farmaceutische bedrijven.
Pomp stelt: de ‘macrobetaalbaarheid’ van nieuwe dure medicijnen is geen probleem. Vrij vertaald betekent dat: ergens in het systeem is er heus geld voor.
Oftewel: als er problemen ontstaan rond de toegankelijkheid van deze middelen, heeft dat vooral te maken met de budgetteringsperikelen van de overheid. Ofwel: het geld is niet op de plaats waar het moet zijn.
Domme overheid.
Zoals ik inmiddels denk te weten, zul je farma zelden op een harde leugen betrappen. Pomp liegt niet als hij zegt dat het vergoedingssysteem rammelt, sterker, hij maakt een valide punt. Maar het doet me denken aan een kannibaal die na het diner in tranen uitbarst, omdat er niemand is om de afwas mee te doen.
Want, zo leerde ik de afgelopen zes maanden begrijpen: dat de centen niet altijd op de plek zijn waar ze zouden moeten zijn, heeft vooral te maken met een machteloze overheid die zich in allerlei bochten wringt om maar iets van tegenmacht te organiseren tegen een bedrijfstak die kan vragen wat hij wil.
En vraagt wat hij wil. Hoe zenuwachtig wordt een monopolist van grootschalige inkoop?
In 2012 is besloten dat de duurdere medicijnen alleen nog in het ziekenhuis verstrekt mogen worden. Die maatregel werd verkocht met wollige taal, maar in feite gaat het om maar één ding: inkoopmacht. Want ziekenhuizen kunnen makkelijker korting bedingen dan landelijke apotheken.
Nou, niet zo heel erg...
Maar binnen de muren van het ziekenhuis stuitte ik op een aantal nieuwe dilemma’s. Ten eerste: de totale uitgaven van de ziekenhuizen mogen jaarlijks maar 1 procent groeien, zo is door de politiek vastgelegd. Maar de geneesmiddelenuitgaven in de ziekenhuizen, die stijgen zo’n 10 tot 15 procent per jaar.
Je zou dus verwachten dat de geneesmiddelen in toenemende mate kannibaliseren op bijvoorbeeld verpleegkundigen of andere zorg, maar niemand die er bewijs voor heeft. Dat komt omdat een ziekenhuisbegroting een onvoorstelbare black box is, waar zelfs de zorgverzekeraar niet precies van weet hoe die eruitziet. Tegelijkertijd: er is ook geen enkele prikkel om over onderbehandeling eerlijk te zijn. Als een ziekenhuis een patiënt een bepaald geneesmiddel niet geeft omdat het daar geen geld meer voor heeft, gaat in het ergste geval die persoon dood. Wie wil zich, mocht dat bekend worden, dan nog in dat ziekenhuis laten behandelen?
Binnen het ziekenhuis heeft de patiënt recht op elke behandeling die werkt. Altijd
Dan het grootste probleem van dit beleid: voor medicijnen die patiënten binnen het ziekenhuis krijgen toegediend, geldt andere wetgeving dan voor de medicijnen voor thuisgebruik. Om een lang verhaal kort te maken: zodra wetenschappelijk vaststaat dat zo’n middel effect heeft en veilig is, heeft een patiënt er recht op. Ongeacht de prijs.
En dat is funest voor de onderhandelingspositie van een ziekenhuis, want in feite zegt een bedrijf dan met het wetboek in de hand: ‘Linksom of rechtsom, betalen zul je. Ander stapt mijn patiënt naar de rechter.’
Dus, zo lijkt nu de consensus te zijn: de inkoop bij de ziekenhuizen onderbrengen is lang niet genoeg. Zo kopen ziekenhuizen al samen en soms ook via de verzekeraar in. En sinds kort is daar definitief de overheid zelf bij gekomen, via het speciale - en in nevelen gehulde - inkoopbureau van het ministerie van Volksgezondheid. Voor de unieke geneesmiddelen die een enorme aanslag zijn op het geneesmiddelenbudget.
En al die inkoopconstructies hebben van de vraagkant een onwaarschijnlijk colosseum van elkaar bestrijdende clubjes gemaakt. Ze lijken precies te ondermijnen wat oorspronkelijk de bedoeling was: een nationale vuist maken tegen een industrie die in ons land klein bier ophaalt. En vooral denkt in kwartaalrapportages, in plaats van gewonnen levensjaren.
1. Ziekenhuizen concurreren met de zorgverzekeraar en het ministerie
Ziekenhuisapothekers vertelden me dat ze bang zijn dat de zelfstandige inkoopacties van zorgverzekeraars mogelijk gaan leiden tot een ‘totale chaos’ in de spreekkamer.
Want: de vier grote verzekeraars kunnen in potentie allemaal een ander bedrijf aanwijzen voor het leveren van een duur medicijn.
Ook zijn ze bang dat de verzekeraars en het ministerie de markt dusdanig verstoren, dat de kortingen die ziekenhuizen kunnen bedingen omlaag gaan, simpelweg omdat er over minder producten te praten valt.

2. Verzekeraars doen te veel en weten te weinig
Dan de verzekeraars. Voor de meeste mensen die ik zowel on als off the record sprak toch een beetje de boemannen in het systeem, die vaak penny wise, pound foolish worden genoemd.
Ik herken dat voor een deel. Zorgverzekeraars zijn door de overheid aangewezen om de uitgaven in bedwang te houden. Mijn indruk is dat ze te vaak plafondafspraken maken omdat ze te weinig van een ziekenhuis weten en het wederzijds vertrouwen nul is.
En dat ze, simpel gezegd, te veel dingen geacht worden te doen die je juist door ambtenaren geregeld zou willen zien. Ter illustratie: verzekeraars zijn op dit moment in gesprek om voor een reeks geneesmiddelen mede te gaan bepalen of ze wel of niet in het pakket horen. Dit is van oudsher juist een taak van het Zorginstituut, formeel een onafhankelijke overheidsorganisatie die adviseert over of een behandeling waar voor haar geld levert.

Maar wat iedereen weet en niemand hardop zegt, is dat het Zorginstituut veel te weinig capaciteit krijgt van het ministerie om die taak goed uit te voeren. Dus, zo redeneert het ministerie, het Zorginstituut bemoeit zich hoofdzakelijk met de middelen die niet alleen extreem duur zijn, maar vooral een hoge ‘budgetimpact’ hebben. Lees: voor politieke hoofdpijn zorgen.
Voor de medicijnen die extreem duur zijn maar slechts voor een handvol patiënten geschikt zijn (en dus niet direct tot nachtmerries leiden bij de minister), moeten verzekeraars, artsen en ziekenhuizen steeds meer onderling uitzoeken of ze in het pakket horen.
Een belangenconflict van heb ik jou daar. Zo vroeg Maarten Loof van verzekeraar VGZ zich openlijk af: ‘Kunnen wij onafhankelijk beoordelen of een medicijn wel of niet vergoed moet worden als we ook degenen zijn die uiteindelijk betalen?’ Tel daarbij op dat er een toenemend aantal van dit soort zogeheten weesgeneesmiddelen aankomen die soms wel per patiënt 1 miljoen tot 2 miljoen euro per jaar gaan kosten, en je snapt dat er hele akelige beslissingen genomen kunnen gaan worden door partijen die een financiële prikkel hebben om niet te betalen.
3. Zorginstituut: onderbemand en te weinig serieus genomen
Er zijn meer dilemma’s voor het Zorginstituut. Dat heeft de nobele taak om de basisverzekering te beschermen tegen geneesmiddelen die in feite meer levens kosten dan ze opleveren. Populair geformuleerd: een middel wat het leven van enkelen rekt, maar het geld kost van een ander middel dat velen redt, zou afgewezen moeten worden voor vergoeding.
Maar het Zorginstituut is op dit moment niet veel meer dan een veredelde wiskundeleraar. Zodra een firma met een kankermedicijn naar Nederland komt, berekent het Zorginstituut de kosten van het product per kwalitatief gewonnen levensjaar. Kost een gewonnen levensjaar in goede kwaliteit meer dan 80.000 euro, dan wordt het middel in principe afgeraden voor de basiszorg. Maar de minister beslist.
Ambtenaren voeren in het geheim onderhandelingen om dure medicijnen onder de 80.000 euro per jaar te krijgen
En die is politiek chantabel, want er is geen politicus in Nederland die zijn kiezer gaat vertellen dat een behandeling te duur is. Dus wat zie je vervolgens bij een negatief advies van het Zorginstituut? Collega-ambtenaren van het ministerie die in het geniep onderhandelingen voeren om de prijs onder die 80.000 euro te krijgen. Ook als het Zorginstituut een middel op 140.000 euro per zogenoemde QALY inschat.
De uitkomst daarvan wordt niet bekendgemaakt, maar zoals ik denk te weten bedraagt die korting nooit meer dan een procent of twintig. En het pikante van dit alles: het Zorginstituut wordt ook niet op de hoogte gebracht, want ze is formeel gezien slechts een adviseur.
Bedrijven weten op een gegeven moment dus precies dat een negatief vergoedingsadvies (lees: er moet van het Zorginstituut 70 procent van de prijs af) in Nederland niet betekent dat het medicijn niet wordt vergoed. Want met een korting van slechts 20 procent, aangeboden bij een overheidsloket verder, mag je waarschijnlijk alsnog de Nederlandse markt op.
4. Schippers en de zeven ambtenaren
De directeur van het inkoopbureau van het ministerie, Huib Kooijman, was er dinsdag 1 november op een insidermeeting ten overstaande van farmaceutische bedrijven en verzekeraars betrekkelijk eerlijk over: hij acht de door de industrie geëiste vertrouwelijkheid van deze onderhandelingen ‘op termijn onhoudbaar.’ Ook zijn baas, minister Edith Schippers (Volksgezondheid, VVD), heeft deze boodschap al herhaaldelijk - en ere wie ere toekomt: op Europees niveau - uitgesproken.
Transparantie over de afgesproken prijs. Over de ontwikkelkosten die een bedrijf gemaakt heeft om het middel naar de markt te krijgen. Het ministerie vindt dat de fabrikanten die ‘op termijn’ moeten kunnen geven, willen ze zaken kunnen blijven doen in Nederland.
Maar vooralsnog blijft het bij dreigementen, betalen doen we nog gewoon braaf. En dus is de conclusie gerechtvaardigd dat er:
- geneesmiddelen het systeem in komen die zo duur zijn dat ze op populatieniveau meer mensenlevens kosten dan ze opleveren (ze verdringen betere zorg);
of:
- dat iemand (ziekenhuis en/of zorgverzekeraar) in het systeem de wet overtreedt door patiënten niet het middel te geven waar wel een aanspraak op geldt, om maar te voorkomen dat er bijvoorbeeld in het aantal verpleegkundigen gesneden moet worden.

Industrie: mijn naam is haas
Wie dit probleem moet gaan oplossen? Volgens de eerder aangehaalde gezondheidseconoom Marc Pomp is verdringing een ‘politieke keuze’ en zit er weinig anders op dan ‘de zorguitgaven te laten oplopen’ om dat te voorkomen, zo vertelde hij in zijn eerder aangehaalde presentatie voor Pfizer.
Ofwel: de zorgpremie laten stijgen om de nieuwe geneesmiddelen te blijven bekostigen. De andere kant op redeneren, met andere woorden: de industrie dwingen iets aan de prijzen te doen, zal ons allen naar de hel en verdoemenis helpen, lijktPomp te denken.
Want de aandeelhouders van farmaceutische bedrijven eisen nou eenmaal een rendement wat een procent of 4-6 hoger ligt dan in andere sectoren om te blijven investeren in innovatie, staat in zijn slides. Sterker, in een reactie op dit artikel zegt hij dat de ‘winsten van de farma eerder te laag dan te hoog zijn’ voor voldoende innovatie.
Waarom eigenlijk ?
In zijn presentatie staat in ieder geval het volgende - echt waar: ‘onzekerheid over overheidsbeleid.’